
 Стаття
Стаття
 21.02.2026
21.02.2026
Ведення хвороби сухого ока: рекомендації TFOS DEWS ІІІ
L. Jones, J.P. Craig, M. Markoulli та співавт.
Опублікований у листопаді 2025 року новий звіт TFOS DEWS (ІІІ) містить доказовий огляд сучасних стратегій лікування хвороби сухого ока (ХСО). Терапія першої лінії спрямована на методи відновлення, збереження та стимуляції слізної плівки (СП). ХСО може потребувати протизапальної терапії, включаючи місцеві та системні кортикостероїди (КС), а також імуномодулювальних препаратів. Перспективним інноваційним методом лікування є нейромодуляція за допомогою назальної нейростимуляції, а в разі тяжких або резистентних випадків запропоновано застосовувати трансплантацію амніотичної мембрани та складні хірургічні методики. В довгостроковому контролі захворювання ключову роль відіграють зміни способу життя, включаючи оптимізацію частоти кліпання, дієтичні добавки та адаптацію довкілля.
Спосіб життя
Розлади сну, використання косметичних засобів, естетичні процедури в ділянці ока та періокулярних структур, а також системна медикаментозна терапія можуть посилювати або провокувати симптоми сухості очей, однак одним із найвагоміших чинників ХСО є надмірне використання цифрових пристроїв. Знижена частота кліпання та неповне змикання повік під час користування екранами можуть спричиняти нестабільність СП, підвищене випаровування сльози й ушкодження поверхні ока (ПО).
Важливу роль також відіграє харчування. Раціони, збагачені омега‑3-поліненасиченими жирними кислотами (ω3-ПНЖК), які містяться в рибі та насінні льону, можуть покращувати якість СП і знижувати запалення. Натомість харчування з високим умістом переробленої їжі та низьким рівнем необхідних поживних речовин може сприяти системному запаленню і погіршенню стану ПО.
Конкретні рекомендації щодо способу життя включають уникнення факторів, що провокують симптоми ХСО, наприклад, тривалого читання або перебування в приміщеннях із протягами. Доцільно також контролювати локальне довкілля, наприклад, використовувати зволожувачі повітря, включно із простими настільними USB-пристроями.
З огляду на тісний взаємозв’язок між життєвими звичками, симптомами сухого ока та якістю життя пацієнтам слід усвідомлено коригувати спосіб життя, зокрема робити регулярні перерви під час користування екраном, оптимізувати харчування й застосувати заходи гігієни сну, що може суттєво зменшити симптоми, покращуючи як стан ПО, так і загальне самопочуття. Модифікації способу життя потребують усі пацієнти незалежно від підтипу ХСО та інших складових стратегії ведення.
Сльозозамінники та стабілізатори СП
Сльозозамінники – це засоби, які покращують та/або стабілізують СП у випадках ХСО. Вони залишаються наріжним каменем у лікуванні цього патологічного стану незалежно від його етіології.
Метою застосування сльозозамінників є відновлення гомеостазу СП і мікросередовища ПО. Стабілізація прекорнеальної СП протидіє запуску т. зв. хибного кола ХСО, що включає нестабільність СП, гіперосмолярність, запалення та ушкодження епітелію.
У складі сльозозамінників можуть міститися:
- речовини для підвищення в’язкості СП (карбомер, карбоксиметилцелюлоза, декстран, гідроксипропілгуар, гідроксипропілметилцелюлоза, полівініловий спирт, полівінілпіролідон, поліетиленгліколь);
- ліпоміметичні складники для корекції ХСО випаровувального типу, які знижують поверхневий натяг СП і забезпечують рівномірніший розподіл сльози на ПО (фосфоліпіди, тригліцериди, насичені та ненасичені жирні кислоти, мінеральна олія, касторова олія, кокосова олія, лецитин);
- стабілізатори СП (перфторгексилооктан);
- гіпоосмолярні агенти, створені для протидії гіпертонічності СП;
- осмопротектанти (L-карнітин, еритритол, бетаїн, сорбітол, гліцерин);
- гіалуронова кислота (ГК).
Остання – природний глікозаміноглікан, що міститься в різних тканинах організму, зокрема в синовіальній рідині, склистому тілі та водянистій волозі. Доцільно надавати перевагу високомолекулярним формам ГК, які не лише мають вищу ефективність у лікуванні ХСО порівняно з низькомолекулярними, а й характеризуються здатністю захищати клітини рогівки від апоптозу та запалення.
Основна функція ГК полягає у сприянні проліферації та міграції клітин. У складі сльозозамінників ГК використовується для підвищення в’язкості та забезпечення додаткового змащення. ГК притаманні властивості неньютонівської рідини, а саме зменшення в’язкості при зсуві, причому в’язкість змінюється залежно від швидкості зсуву. Високомолекулярна ГК подовжує час розриву СП (ЧРСП) і знижує показники фарбування ПО лісаміновим зеленим порівняно з низькомолекулярною ГК.
Огляд літератури щодо безпеки та ефективності сльозозамінників на основі ГК при лікуванні ХСО виявив 53 відповідні клінічні дослідження, у яких вивчалися різні концентрації ГК (від 0,1 до 0,4%) та різна тривалість лікування (від 4 тиж до 3 міс). Загалом було продемонстровано ефективність у покращенні симптомів і клінічних ознак ХСО без серйозних побічних реакцій.
Аналогічно інший систематичний огляд і метааналіз 18 досліджень, що порівнювали ГК з іншими засобами, виявив перевагу препаратів на основі ГК у покращенні показників фарбування ока та симптомів, про які повідомляли пацієнти.
Одним із вагомих критерієв вибору сльозозамінника є відсутність консервантів, адже більшість із них чинять токсичний і прозапальний вплив на ПО, посилюючи симптоми ХСО.
Протизапальні та імуномодулювальні засоби
Із протизапальною метою призначають топічні КС, які меншою мірою пенетрують у тканини ока, отже, з меншою імовірністю зумовлюють офтальмогіпертензію та катарактальні зміни. Застосування топічних КС потребує нагляду офтальмолога.
Основним імуномодулятором у лікуванні ХСО є циклоспорин А. Узагальнені результати 11 рандомізованих контрольованих досліджень свідчать, що ця сполука збільшує ЧРСП, зменшує забарвлення ПО флуоресцеїном і знижує вираженість симптоматики. Більшість досліджень тривали 2-4 міс, найдовше – 12 міс, отже, довгострокові результати лікування вивчені недостатньо.
Іншими імуномодуляторами, що можуть застосовуватися в осіб із ХСО, є ліфітеграст і такролімус.
Дієтичні добавки на основі антиоксидантів і вітамінів
Вітаміни і мінерали відіграють ключову роль у підтриманні здоров’я ПО. Так, вітамін A є необхідним для підтримання імунної функції та цілісності епітелію ПО, а його дефіцит здатен зумовити ксерофтальмію і навіть перфорацію рогівки. В деяких дослідженнях навіть короткотривале пероральне застосування вітаміну A покращувало якість сльози в пацієнтів із ХСО.
Сироваткові рівні вітаміну D є достовірно нижчими на тлі ХСО, ніж за її відсутності, а також корелюють з оцінкою стану ПО за індексом хвороби ПО (Ocular Surface Disease Index, OSDI). За даними РКД, добавки цього вітаміну достовірно покращують вироблення, стабільність та якість слізної рідини, зменшуючи ушкодження ПО та вміст прозапальних маркерів у СП.
Пероральні антиоксидантні добавки часто використовуються для покращення офтальмологічного здоров’я, особливо при віковій макулодистрофії, проте даних щодо їхнього застосування при ХСО значно менше. Проте в проспективних рандомізованих клінічних дослідженнях біологічні добавки на основі лютеїну, зеаксантину та вітаміну D продемонстрували достовірне підвищення стабільності й збільшення кількості слізної рідини, а також зниження у СП вмісту такого прозапального маркера, як матриксна металопротеаза‑9.
ω3-ПНЖК можуть відігравати роль у зменшенні вираженості ознак і симптомів ХСО в пацієнтів із дисфункцією мейбомієвих залоз (МЗ). Похідні цих сполук (резолвіни D1 й E1, протектини) продемонстрували здатність усувати гостре запалення ПО шляхом пригнічення інфільтрації лейкоцитів і посилення активності макрофагів, що зумовлює покращення цілісності епітелію рогівки та сльозопродукції.
Пероральне вживання ейкозапентаєнової та докозагексаєнової кислот протягом 8 тиж достовірно вираженіше підвищувало ЧРСП і покращувало функцію МЗ, ніж засіб контролю (оливкова олія). В іншому дослідженні застосування ω3-ПНЖК протягом 12 тиж достовірно покращувало показники ЧРСП, фарбування рогівки, оцінки сухості ока пацієнтом та індекс OSDI порівняно із групою контролю. Водночас на тлі ω3-ПНЖК поліпшувалася якість та полегшувалося відділення секрету МЗ.
У багатоцентровому РКД додавання ω3ПНЖК до харчування зумовило значне зменшення симптомів ХСО, покращення результатів проби Ширмера, збільшення ЧРСП, зниження осмолярності сльози та щільності келихоподібних клітин порівняно із групою плацебо. Метааналіз 19 рандомізованих клінічних досліджень також продемонстрував значне зниження вираженості симптомів і ознак ХСО на тлі вживання цих біодобавок. Загалом наявні докази свідчать про позитивний ефект саплементації ω3-ПНЖК, проте точне дозування та інші особливості цих біодобавок потребують подальших досліджень.
Гігієна та контроль стану повік
Окрема увага приділяється стану повік, зокрема лікуванню демодекозу. Цікаво, що в наш час актуальною є концепція не повної ерадикації кліщів, а зменшення їхньої кількості для відновлення балансу організмів-коменсалів краю повіки. З цією метою застосовуються серветки з олією чайного дерева, топічний івермектин, гіпохлоритна кислота, мікроблефароексфоліація та інші засоби і методи.
Для рутинної гігієни повік рекомендовано використовувати спеціальні серветки, а також гелі, пінки, розчини, суспензії та спреї. Гігієнічні продукти для повік можуть містити антимікробні засоби.
В разі дисфункції МЗ і блефариту на краях повік спостерігається підвищене мікробне навантаження, що зумовлює доцільність застосування топічних антибіотиків.
Інші методи лікування ХСО
Для покращення функції МЗ застосовуються теплі компреси з подальшим масажем, покликані «розтопити» загущений секрет усередині залоз і полегшити його відходження. Із цією метою використовуються різні методи: від нагрітих вологих рушників до високотехнологічних електронних пристроїв.
Для відновлення чи стимуляції виділення водянистої вологи запропоновано застосовувати топічні та оральні секретагоги. До перших належить диквафосолу тетранатрієва сіль, а до других – пілокарпін і цевімелін. Своєю чергою, секрецію муцину стимулює топічне застосування ребаміпіду.
Для регенерації ПО продовжують вивчатися біологічні препарати, наприклад, краплі на основі автологічної крові чи сироватки, препарати тромбоцитарного походження, засоби на основі збагаченої тромбоцитами чи факторами росту плазми, сироватка, отримана з донорських пуповин, кріоконсервована амніотична мембрана. Регенерувальні властивості також притаманні протеїнам шовку та топічному інсуліну.
В пацієнтів із ХСО рекомендовано активно виявляти й усувати анатомічні вади та порушення ПО: кон’юнктивохалязис, паралельні повіці кон’юнктивальні складки, пінгвекули, птеригій.
Окремий розділ TFOS DEWS III присвячено пристроям для збереження слізної рідини: контактним лінзам із гідрофільного матеріалу чи твердих полімерів, окулярам, що утримують вологу, оклюдерам слізних точок тощо.
Іще один розділ стосується катарактальної хірургії. Існує консенсус, що перед проведенням такого втручання слід нормалізувати стан ПО, оскільки терапія ХСО покращує і наслідки хірургічного лікування катаракти. Аналогічно лазерну корекцію зору часто потрібно комбінувати з лікуванням ХСО.
Хірургічне лікування ХСО
З метою постійної оклюзії слізного канальця застосовуються різні методики, найпоширенішою з яких є його коагуляція. Пунктальна коагуляція зазвичай застосовується в пацієнтів, які відчувають симптоматичне покращення при тимчасовому використанні пробок, але не можуть переносити довгострокове їхнє застосування.
Тарзорафія – це хірургічна техніка, що передбачає зшивання латеральної частини повік із метою зменшення висоти очної щілини; показана пацієнтам із нейротрофічною кератопатією, лагофтальмом і синдромом Стівенса – Джонсона. Її також можна розглядати при тяжкій ХСО, якщо топічна терапія не покращує стану епітелію рогівки або в разі рецидивів епітеліального дефекту.
Для хірургічного лікування патології повік застосовують ін’єкції ботулотоксину, покликаного усунути есенціальний блефароспазм і за рахунок цього зменшити вираженість симптомів сухого ока.
У випадку дерматохалязису надлишкову в’ялу шкіру повік усувають за допомогою блефаропластики, однак це не завжди має вплив на об’єктивні показники функції СП.
Оскільки ентропіон та ектропіон зумовлюють експозицію ПО, спричиняючи симптоми ХСО, їх доцільно лікувати за допомогою хірургічного втручання. Воно зазвичай включає такі техніки, як укріплення кантального сухожилка та усунення рубцевих чи механічних причин неправильного положення повіки.
Окремим методом лікування ХСО є транспозиція слинних залоз, яка покращує зволоження ПО шляхом доповнення СП слинними секретами. Ця операція може бути доцільною при тяжкому сухому кератокон’юнктивіті. Автологічної трансплантації слід уникати при патологіях, що уражають як слізні, так і слинні залози, наприклад, у разі синдрому Шегрена, реакції «трансплантат проти господаря» або після променевої терапії. У таких випадках можлива алогенна трансплантація слинних залоз.
Алгоритм ведення пацієнтів
Сучасне розуміння патогенезу захворювань ПО визнає як гетерогенність симптомів і клінічних ознак у пацієнтів, так і наявність множинних патогенетичних чинників, що їх зумовлюють. Простий розподіл пацієнтів на широкі підгрупи, наприклад, «вододефіцитну» та «евапоративну» ХСО, не враховує існування кількох чинників впливу і змін їхньої вираженості з часом та залежно від терапії. Система поділу ХСО за перебігом (легкий, помірний, тяжкий) також є субоптимальною, оскільки може зумовлювати надмірне спрощення підходів до ХСО та клінічних рішень, у яких упускаються ефективні терапевтичні втручання.
На основі звіту TFOS DEWS III можна визначити найімовірніші клінічно значущі чинники, що сприяють розвитку ХСО в конкретного пацієнта, а також оцінити доказову базу, яка підтверджує ефективність доступних терапевтичних варіантів, і зіставити її із цими патогенетичними чинниками. Найдоцільнішою стратегією ведення пацієнта є застосування кількох методів лікування одночасно, враховуючи наявність множинних патогенетичних механізмів. Відповідність терапевтичних рішень патогенетичним чинникам наведена на рисунках 1-3.
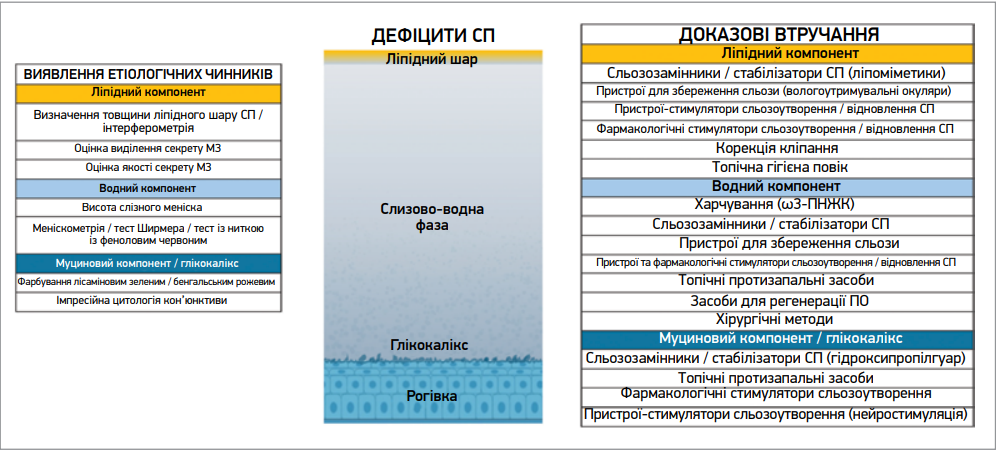
Примітка: в лівій частині представлено перелік обстежень, покликаних виявити індивідуальні етіологічні чинники; в центрі – схематичне зображення структури СП; у правій частині – перелік доказових втручань, спрямованих на перераховані етіологічні чинники. Слід зауважити, що різні підтипи ХСО не виключають один одного, тому одночасно можуть застосовуватися види лікування, спрямовані на різні виявлені дефіцити.
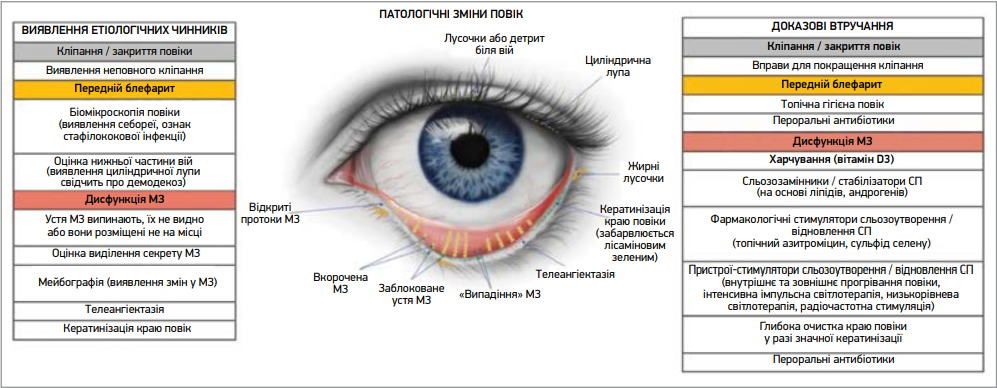
Примітка: в лівій частині представлено перелік обстежень, покликаних виявити індивідуальні етіологічні чинники; в центрі – схематичне зображення причин ХСО, пов’язаних з аномаліями повік; у правій частині – перелік доказових втручань, спрямованих на перераховані етіологічні чинники. Слід зауважити, що різні підтипи ХСО не виключають один одного, тому одночасно можуть застосовуватися види лікування, спрямовані на різні виявлені патологічні стани.
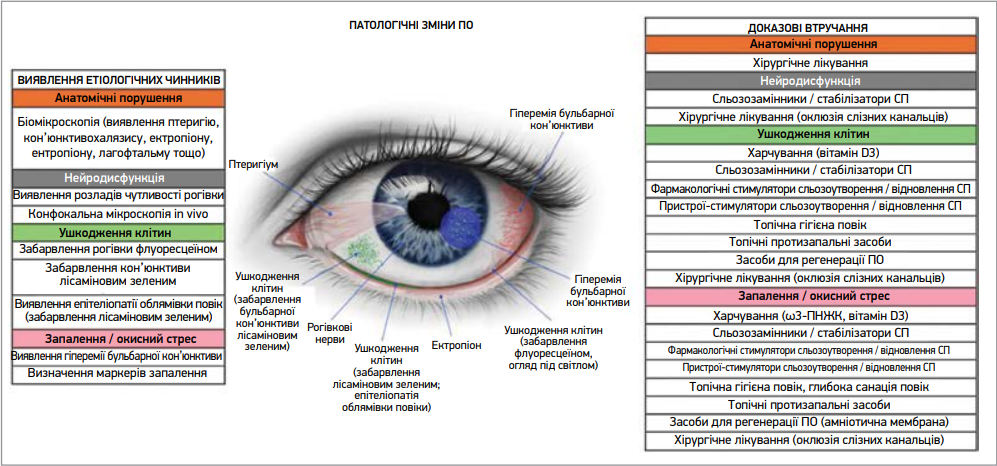
Примітка: в лівій частині представлено перелік обстежень, покликаних виявити індивідуальні етіологічні чинники; в центрі – схематичне зображення причин ХСО, пов’язаних з патологічними станами ПО; у правій частині – перелік доказових втручань, спрямованих на перераховані етіологічні чинники. Слід зауважити, що різні підтипи ХСО не виключають один одного, тому одночасно можуть застосовуватися види лікування, спрямовані на різні виявлені патологічні стани.
Висновки
Звіт TFOS DEWS III містить доказову базу та покликаний оптимізувати ведення пацієнтів із ХСО. Початкові етапи терапії включають модифікацію способу життя, застосування замінників СП і корекцію факторів довкілля. Дисфункція МЗ зазвичай лікується за допомогою теплих компресів і широкого спектра процедур (прогрівання повік за допомогою спеціальних пристроїв, інтенсивної імпульсної світлотерапії, низькорівневої світлотерапії тощо). В пацієнтів із запальними або імунозалежними компонентами ХСО застосовуються протизапальні засоби (КС, циклоспорин, ліфітеграст), а також біологічні замінники сльози, зокрема автологічна сироватка та збагачена тромбоцитами плазма. Гігієна повік, включно з лікуванням демодекозу та методами блефароексфоліації, додатково покращує лікування, а новітні фармакологічні й нейромодуляторні методи демонструють перспективність щодо стимуляції продукції сльози.
У випадках резистентного або тяжкого перебігу можливі трансплантація амніотичної мембрани та різні хірургічні втручання; продовжують розроблятися нові підходи до лікування.
Загалом ведення пацієнта із ХСО передбачає персоналізований мультифакторний підхід, який ураховує етіологічні механізми та індивідуальні особливості пацієнта. Хоча замінники СП залишаються основою терапії, дедалі більше доказів підтверджують важливість оптимізації функції МЗ і впровадження модифікацій способу життя. Підхід TFOS DEWS III, заснований на визначенні етіологічних чинників ХСО в кожного конкретного пацієнта та відповідного механізму дії терапевтичних засобів, має сприяти поліпшенню результатів лікування і якості життя пацієнтів.
Jones L., Craig J.P., Markoulli M. et al. TFOS DEWS III: Management and Therapy. American Journal of Ophthalmology, 2025; 279: 289-386.
Адаптований скорочений переклад підготувала Лариса Стрільчук
Довідка «ЗУ»
Комплексне лікування ХСО відповідно до рекомендацій TFOS DEWS III (2025) можна розглянути на прикладі вітчизняних препаратів і засобів виробництва АТ «Київський вітамінний завод».
Сльозозамінники
Лінійка препаратів Гілайс® закриває практично весь спектр потреб пацієнта із симптомами сухого ока.
Гілайс® Х – це 0,4% офтальмологічний розчин гіалуронату натрію високої молекулярної маси. За рахунок потужних мукоміметичних, мукоадгезивних та в’язкопружних властивостей гіалуронат натрію покращує стабільність СП і забезпечує комфорт ПО. Гілайс® Х містить перехресно-зшиту ГК із сечовиною, яка посилює та покращує специфічні механічні властивості звичайної ГК. Перехресно-зшита ГК протистоїть гіалуронідазній деградації набагато довше, ніж звичайна, отже, має кращу та тривалішу змащувальну і зволожуючу дію. Гілайс® Х забезпечує максимальний комфорт уже в перші хвилини після застосування і є сумісним із контактними лінзами. Гілайс® Х показаний для відновлення й покращення стабільності СП при ХСО, після рефракційної хірургії та інших офтальмохірургічних втручань, для покращення стану очей при почервонінні, втомі, дискомфорті очей унаслідок впливу довкілля, запалення, хронічного блефариту чи носіння контактних лінз.
Флакон препарату Гілайс® Х має інноваційний патентований багатодозовий офтальмологічний дозатор, що дозволяє випускати препарат у безконсервантній формі, мінімізуючи асоційовані з консервантами ризики для ПО.
Гілайс® Аміно – офтальмологічний стерильний розчин з 0,2% гіалуронату натрію та амінокислотами (L-лейцином і L-лізином). Цей розчин також є безконсервантним за рахунок застосування технології PureFlow™, що передбачає функціонування одностороннього клапана та силіконової фільтр-мембрани. Додавання амінокислот пришвидшує реепітелізацію рогівки після ушкоджень та зниження експресії прозапальної матриксної металопротеази‑9 вже через 3 дні застосування. Крім того, вільні амінокислоти мають антиоксидантний вплив і протидіють алергічному запаленню.
Ще одним представником лінійки є Гілайс® Кеа – офтальмологічна ізотонічна мазь з натрію гіалуронатом 0,4%. Форма мазі забезпечує тривале утримання натрію гіалуронату на ПО. Це дозволяє активній речовині повною мірою реалізувати всі свої ефекти, покращуючи зволоження та змащення ПО, в т.ч. у пацієнтів, які страждають через нічний лагофтальм або не повністю закривають око під час кліпання.
Отже, залежно від індивідуальних особливостей для кожного пацієнта можна вибрати один або кілька засобів Гілайс®. Наприклад, Гілайс® Х може застосовуватися в осіб, які тривало/часто носять контактні лінзи чи постійно працюють в умовах сухого / кондиціонованого повітря, Гілайс ®Аміно – для додаткового захисту епітелію рогівки при тяжчих формах ХСО та після офтальмохірургії, а Гілайс® Кеа – для пацієнтів із лагофтальмом або неповним кліпанням. Безумовно, за наявності кількох різних потреб ці засоби можна поєднувати.
Нутритивна підтримка
Антиоксидантні та вітамінні добавки, що містять необхідні для здоров’я ПО мікрота макроелементи, представлені засобами Оптикс Форте і Оптикс Преміум. В одній капсулі комплексу Оптикс Форте міститься 0,37 г етилових ефірів ω3-ПНЖК, 0,05 г вітаміну Е, 0,005 г лютеїну, 0,0025 г β-каротину, 0,0015 г зеаксантину. Отже, Оптикс Форте включає необхідні для збереження здоров’я органа зору вітаміни й антиоксиданти і може бути рекомендований дорослим і дітям від 12 років як додаткове джерело лютеїну, зеаксантину, природних вітамінів, антиоксидантів і ω3-ПНЖК при підвищених зорових навантаженнях (тривала робота за комп’ютером, керування транспортним засобом, тривале перебування в приміщеннях зі штучним освітленням) і за наявності офтальмологічних проблемами, як-от вікова макулярна дегенерація. Оптикс Форте вживають по 1 капсулі двічі на добу протягом 1-3 місяців.
Своєю чергою, Оптикс Преміум – дієтична добавка у формі капсул. В 1 капсулі міститься 100 мг вітаміну С, 15 мкг вітаміну D, 20 мг вітаміну Е, 10 мг лютеїну, 2 мг зеаксантину, 3 мг астаксантину, 370 мг етилових ефірів ω3-ПНЖК, 5 мг цинку, 1 мг міді та 5 мг коензиму Q10. Загалом 1 капсула Оптикс преміум забезпечує половину добової потреби людини в цинку, всю добову потребу в міді, 125% добової потреби у вітаміні Е, 166% добової потреби у вітаміні С та 300% – у вітаміні D. Оптикс Преміум доцільно використовувати як доповнення до звичайного харчового раціону з метою підтримки нормального зору, зокрема при вікових змінах, підвищених зорових навантаженнях, стресах або незбалансованому харчуванні. Засіб вживають по 1 капсулі/ добу під час або після їжі протягом 2-3 міс (курсове застосування).
З огляду на багатогранний продуманий склад Оптикс Форте та Оптикс Преміум здатні забезпечити необхідну нутритивну підтримку пацієнту із ХСО.
Топічний протизапальний та антибактерійний препарат
За наявності запального компоненту та високого ризику супутньої бактеріальної інфекції до комплексного лікування доцільно включати Тобіфламін. В 1 мл суспензії Тобіфламіну міститься 3 мг тобраміцину та 1 мг дексаметазону, отже, цей препарат забезпечує і антибактерійну, і протизапальну дію. Препарат слід закрапувати в кон’юнктивальний мішок по 1-2 краплі кожні 4-6 годин, поступово зменшуючи частоту застосування в міру поліпшення клінічних ознак. Упродовж перших 24-48 годин дозу можна збільшити до 1-2 крапель кожні 2 години.
Ще одним місцевим препаратом для лікування бактеріальних інфекцій ока є Флеоптік, в 1 мл якого міститься 5 мг левофлоксацину. Флеоптік слід інстилювати по 1-2 краплі в уражене око кожні 2 години до 8 разів на добу впродовж перших 2 днів терапії, а далі, з 3-го по 5-й день, – 4 рази на добу.
Слід пам’ятати, що в разі паралельного застосування різних топічних офтальмологічних засобів інтервал між закрапуваннями має становити щонайменше 15 хвилин.
Отже, представлена у звіті TFOS DEWS III парадигма багатогранної класифікації та типологізації ХСО передбачає підбір оптимальних препаратів залежно від індивідуальних етіопатогенетичних чинників сухого ока в кожного конкретного пацієнта. Лінійка сльозозамінників Гілайс®, нутрицевтичні засоби Оптикс Форте та Оптикс Преміум та топічний препарат тобраміцину/дексаметазону Тобіфлавін можуть у різних комбінаціях включатися до схеми комплексного лікування пацієнта з будь-якою формою ХСО.






