
 Стаття
Стаття
 17.04.2025
17.04.2025
КЛИНИЧЕСКИЙ СЛУЧАЙ ЛЕЧЕНИЯ ПАЦИЕНТА С ДВУХСТОРОННИМ ОТЕКОМ МАКУЛЫ, КОТОРЫЙ РАЗВИЛСЯ НА ФОНЕ ДИАБЕТИЧЕСКОЙ РЕТИНОПАТИИ И ТРОМБОЗА ВЕН СЕТЧАТОЙ ОБОЛОЧКИ ГЛАЗА
Романова Т.А. Институт глазных болезней и тканевой терапии имени В.П. Филатова Национальной академии медицинских наук Украины, Одесса, Украина
Резюме. Статья посвящена актуальной проблеме офтальмологии – диагностике и лечению отека макулы, который развился на фоне сочетания диабетической ретинопатии и тромбоза ветви центральной вены сетчатки. Освящены особенности диагностики и выбора тактики лечения на примере детального анализа клинического случая. Показано, что пациенты с отеком макулы, который развился на фоне диабетической ретинопатии и тромбоза вен сетчатки, требуют обязательного проведения флюоресцентной ангиографии сетчатки для выбора правильной тактики лечения .
Ключевые слова: диабетическая ретинопатия, тромбоз ветви центральной вены сетчатки, отек макулы, широкопольная флюоресцентная ангиография.
CASE REPORT OF TREATMENT OF BILATERAL MACULAR EDEMA ASSOCIATED WITH DIABETIC RETINOPATHY AND RETINAL VEIN OCCLUSION
Romanova T.
The Filatov Institute of Eye Diseases and Tissue Therapy of the National Academy of Sciences of Ukraine, Odessa, Ukraine
Resume. The paper presents results of treatment of patient with macular edema secondary to diabetic retinopathy and retinal vein occlusion. The peculiarities of diagnostics and the choice of treatment strategy are highlighted on the example of a detailed analysis of the clinical case. It is shown that patients with macular edema, associated with diabetic retinopathy and retinal vein occlusion require wide-field fluorescein angiography of the retina to choose the correct treatment strategy.
Keywords: diabetic retinopathy, retinal vein occlusion, macular edema, wide-field fluorescein angiography.
ВВЕДЕНИЕ
Сердечно-сосудистые заболевания (ССЗ) в настоящее время называют проблемой века, считая их одной из основных причин инвалидности и смертности людей работоспособного возраста.
|
По оценкам экспертов ВОЗ, в 2008 г. от ССЗ умерло 17,3 млн человек, что составило 30% всех случаев смерти в мире [3]. Из этого числа 7,3 млн человек умерло от ишемической болезни сердца и 6,2 млн человек в результате инсульта [9].
|
Не менее угрожающую статистику находим и у такого заболевания, как сахарный диабет (СД). СД занимает третье место по распространенности после сердечно-сосудистой и онкопатологии. По данным экспертов ВОЗ в мире насчитывается около 285 млн больных СД и прогнозируется, что к 2030 г. число заболевших СД составит 435 млн человек. В развитых европейских странах распространенность сахарного диабета составляет 3–10% в общей популяции, а среди лиц с факторами риска и у пожилых достигает 30% общей численности населения. Наблюдается значительный рост заболеваемости населения Украины СД с 115,6 на 100 тыс. населения в 1993 г. до 214,6 в 2005 г. Следует отметить, что количество больных увеличивается в основном за счет СД 2-го типа. У пациентов с СД, выявленным до 30 лет, частота диабетической ретинопатии (ДР) через 10 лет составляет 50%, а через 30 лет – 90%. Частота его возникновения составляет 42% у больных диабетом 1-го типа и более 80% – у больных диабетом 2-го типа [11]. ДР редко развивается при длительности диабета менее 5 лет и до наступления половой зрелости. При СД 2-го типа у 5% пациентов ДР выявляется одновременно с основным заболеванием. Слепота у пациентов с сахарным диабетом наступает в 25 раз чаще, чем среди лиц, не страдающих СД [13].
|
В результате тромбирования ретинальных капилляров происходит нарушение перфузии тканей сетчатой оболочки, что в свою очередь ведет к ее ишемии [7]. Также пациенты с СД чаще имеют артериальную гипертензию и гиперлипидэмию [8, 17].
|
Тромбоз вен сетчатки (ТВС) занимает второе место после ДР среди всех сосудистых причин, приводящих к быстрой потере зрительных функций [2, 6, 18]. Среди лиц до 60 лет тромбозы встречаются в 0,7%, в
60-69 лет – в 2,1%, в 70 лет и старше – в 4,6% [16]. В 15% случаев тромбозы ретинальных вен являются причиной инвалидности по зрению [4].
СД является фактором риска развития ТВС. При СД в результате повышенного уровня глюкозы крови происходит внутриклеточное накопление сорбитола, что приводит к отеку эндотелия сосудов, утолщению его базальной мембраны, пролиферации эндотелиальных клеток и в последующем к утрате капилляром перицитов. Одновременно с изменениями сосудистой стенки возникают и гематологические нарушения в просвете капилляра – деформация и увеличение агрегации тромбоцитов, что в сочетании с изменениями полярности эндотелия сосуда приводит к локальному тромбообразованию. Ретроспективные исследования базы данных национального страхования установили преобладание СД среди пациентов с ТВС у 43% [10], у пациентов с тромбозом ветви ЦВС СД обнаружен от 3% до 33% [5, 19], с ТЦВС от 6% до 75% [5, 15]. Особенно актуальным и сложным вопросом является лечение пациентов с такой сочетанной патологией.
ЦЕЛЬ ИССЛЕДОВАНИЯ
Описать клинический случай лечения пациента с двухсторонним отеком макулы, который развился на фоне диабетической ретинопатии и тромбоза вен сетчатой оболочки глаза.
МАТЕРИАЛЫ И МЕТОДЫ
Пациент З., 60 лет, обратился в июне 2013 г. с жалобами на постепенное снижение зрения в течение 3 месяцев, болеет СД 2-го типа 10 лет, принимает таблетированные сахароснижающие препараты. По данным общеклинического обследования сопутствующей патологии не выявлено. Обнаружены изменения в липидограмме и референтное значение показателя гликированного гемоглобина. Анализ крови на гликированный гемоглобин 7%, в липидограмме повышен общий холестерин 6,9 ммоль/л, коэффициент атерогенности 3,6.
Заключение эндокринолога: «СД 2-го типа, средней тяжести, в фазе компенсации, АГ 2-й ст. СН 0, дислипидемия».
Пациенту были проведены общеофтальмологические исследования. Поле зрения не изменено, внутриглазное давление (ВГД) OD 25 мм рт. ст., OS 22 мм рт. ст., visus OD=0,35 н.к. visus OS= 0,1 н.к.
При биомикроофтальмоскопии переднего отрезка глаза патологии не выявлено.
|
Учитывая наличие вышеобнаруженных симптомов, пациенту была проведена дополнительно оптическая когерентная томография (ОКТ) сетчатки и широкопольная флюоресцентная ангиография (ФАГ) сетчатки, которые были выполнены на аппарате Spectralis®HRA+OCT (Heidelberg Engineering).
|
При исследовании глазного дна правого глаза: диск зрительного нерва бледно-розового цвета, границы четкие, ход артерий нормальный, вены несколько извиты а:в=1:4, в макуле единичные микроаневризмы и мягкий экссудат (рис.1),
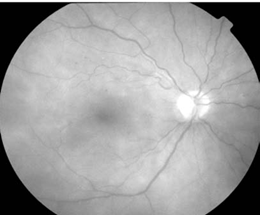
Рис. 1. Фото глазного дна правого глаза пациента З.
в экваториальной зоне интраретинальные кровоизлияния, при осмотре периферического отдела сетчатки на границе средней и дальней периферии в каждом квадранте были выявлены участки пролиферативной ткани.
При исследовании глазного дна левого глаза: диск зрительного нерва бледно-розового цвета, границы четкие, ход артерий нормальный, вены несколько извиты а:в=1:4, в макуле единичные микроаневризмы и мягкие эксудаты, в центре макулы определяютс патологические рефлексы и микрополости с прозрачной жидкостью (рис. 2),
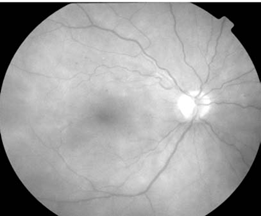
Рис. 2.Фото глазного дна левого глаза пациента З.
в экваториальной зоне интраретинальные кровоизлияния, при осмотре периферического отдела сетчатки на границе средней и дальней периферии в каждом квадранте были выявлены участки пролиферативной ткани.
Результаты исследований показали наличие обширных зон капиллярной неперфузии и новообразованных сосудов на периферии сетчатки на обоих глазах (рис. 3, 4).
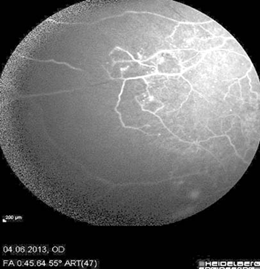 Рис. 3. Обширные зоны гипофлюоресценции на поздних фазах ФАГ на правом глазу
Рис. 3. Обширные зоны гипофлюоресценции на поздних фазах ФАГ на правом глазу
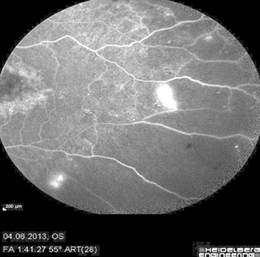 Рис. 4. Обширные зоны гипофлюоресценции на поздних фазах ФАГ на левом глазу
Рис. 4. Обширные зоны гипофлюоресценции на поздних фазах ФАГ на левом глазу
На левом глазу было обнаружено нарушение прохождения красителя в верхне-височной ветви ЦВС (рис. 5),
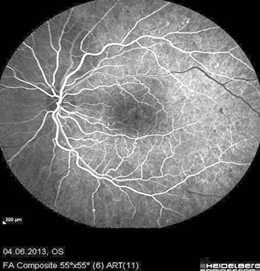 Рис. 5. Отсутствие заполнением красителем верхне-височной ветви ЦВС в артерио-венозную фазу ФАГ на левом глазу
Рис. 5. Отсутствие заполнением красителем верхне-височной ветви ЦВС в артерио-венозную фазу ФАГ на левом глазу
в макуле правого глаза – начальные кистовидные изменения нейроэпителия (рис. 6),
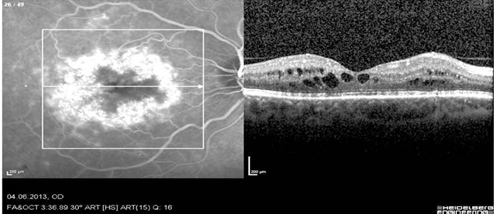
Рис. 6. Симптом выраженной гиперфлюоресценции на поздних фазах ФАГ и кистовидные полости в наружных слоях нейроэпителия на ОКТ на правом глазу
в макуле левого глаза – выраженные кистовидные изменения нейроэпителия с большими кистами (рис. 7).
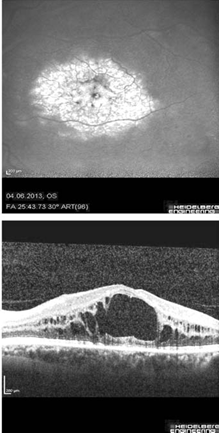 Рис. 7. Симптом выраженной гиперфлюоресценции (симптом цветка) на поздних фазах ФАГ и большая кистовидная полость в наружных слоях нейроэпителия на ОКТ на левом глазу
Рис. 7. Симптом выраженной гиперфлюоресценции (симптом цветка) на поздних фазах ФАГ и большая кистовидная полость в наружных слоях нейроэпителия на ОКТ на левом глазу
После детального офтальмологического обследования пациенту был поставлен диагноз: диабетическая ретинопатия, пролиферативная стадия, неоваскулярно-ишемическая форма 2-й степени тяжести, диабетическая макулопатия, кистовидный отек макулы обоих глаз, исход тромбоза верхне-темпоральной ветви центральной вены сетчатки левого глаза.
Пациенту были проведены две субтеноновые инъекции триамцинолона ацетонида в дозе 40 мг в оба глаза с интервалом в 4 недели, после уменьшения симптомов ишемии сетчатки панретинальная лазерная коагуляция сетчатки и лазерная коагуляция по типу решетка на лазе ре Nd:YAG c удвоением частоты с длиной волны 532 нм (EyeLite, Alcon). Также пациент принимал внутрь лютеинсодержащий витаминный комплекс с омега-3 полиненасыщенными жирными кислотами в течение 3 мес. (Оптикс-форте, Киевский витаминный завод). Период наблюдения составил 6 мес.
РЕЗУЛЬТАТЫ И ИХ ОБСУЖДЕНИЕ
Представленный клинический случай интересен в первую очередь тем, что у пациента наблюдается сочетанная патология сетчатой оболочки глаза, и эти обе нозологии могут являться причиной развития отека макулы. Сложность в выборе лечения состоит в том, что с одной стороны больному показано интравитреальное введение антипролиферативных препаратов с целью лечения кистовидного отека макулы, но наличие обширных зон ишемии сетчатки является нежелательным для применения данного метода лечения и его использование не может быть терапией выбора. Проведение лазерной коагуляции сетчатки тоже может усугубить ишемию сетчатки и привести к ухудшению остроты зрения пациента. Поэтому первоначально больному был проведен курс субтеноновых инъекций триамцинолона ацетонида. Задние субтеноновые инъекции триамцинолона ацетонида (ЗСИТА) в дозе 20–40 мг успешно используются в лечении отека макулы вследствие тромбоза ветви ЦВС [12] и в лечении диабетического отека макулы [1]. Также пациент получал омега-3 полиненасыщенные жирные кислоты (ПНЖК) в дозе 1000 мг в сутки (в составе Оптикс Форте).
Эпидемиологические и клинические исследования показали, что прием омега-3 ПНЖК уменьшает риск развития середечно-сосудистых заболеваний, [14] а также омега-3 ПНЖК обладают противовоспалительными, антиангиогенными свойстами. Результаты проведеного лечения оказались успешными. У пациента через месяц значительно улучшилась острота зрения на правом глазу, на левом глазу улучшение было только субъективным, visus OD=1,0, visus OS= 0,1 н.к. На ФАГ правого глаза наблюдалась нормальная перфузия периферии сетчатки и отсутствовали признаки отека сетчатки области макулы (рис. 8).
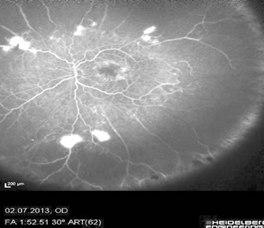 Рис. 8. Отсутствие зон гипофлюоресценции на периферии сетчатки и симптома просачивания красителя в макуле на поздних фазах ФАГ на правом глазу
Рис. 8. Отсутствие зон гипофлюоресценции на периферии сетчатки и симптома просачивания красителя в макуле на поздних фазах ФАГ на правом глазу
На ФАГ левого глаза наблюдалась нормальная перфузия периферии сетчатки и уменьшение интенсивности отека макулы (рис. 9).
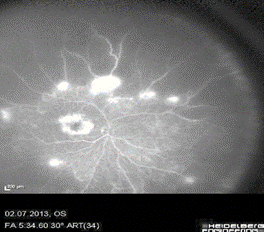 Рис. 9. Отсутствие зон гипофлюоресценции на периферии сетчатки и сохранение симптома просачивания красителя в макуле на поздних фазах ФАГ на левом глазу
Рис. 9. Отсутствие зон гипофлюоресценции на периферии сетчатки и сохранение симптома просачивания красителя в макуле на поздних фазах ФАГ на левом глазу
Можно предположить, что развитие отека макулы на левом глазу в бóльшей степени связано с последствиями тромбоза ветви ЦВС, который приобрел все признаки хронического отека, что вытекает из данных ОКТ: наличие большой центральной кисты с плотными стенками. Тогда становится понятным отсутствие быстрого положительного эффекта от проведеного лечения в отличие от успешного применения терапии на правом глазу, так как лечение хронического отека макулы вследствие тромбоза ветви ЦВС является более сложной и длительной задачей, а в ряде случаев такой отек остается резистентным ко всем предлагаемым методам лечения.
ВЫВОДЫ
Пациенты с отеком макулы, который развился на фоне диабетической ретинопатии и тромбоза вен сетчатки, требуют обязательного проведения ФАГ для выявления областей и площади ишемии сетчатки. Это является особенно важным для уточнения диагноза и определения правильной лечебной тактики таких больных.
ЛИТЕРАТУРА
- Измайлов, А.С. Диабетическая ретинопатия и макулярный отек (диагностика и лазерное лечение): автореф. дис. … д-ра мед. наук. СПб: – – 46 с.
- Кацнельсон, Л.А., Лысенко, В.С. // Рос. мед. журн. – – № 3. – С. 45–49.
- Мировой отчет по неинфекционным заболеваниям, 2010 г. Женева, ВОЗ.
- Танковский, В.Э. Тромбоз вен сетчатки. – М.,
- Appiah, R., Trempe, C.L. Differences in contributory factors among hemicentral, central, and branch retinal vein occlusions // Ophthalmology. – 1989. – Vol. 96. P. 364–366.
- Branch Vein Occlusion Study Group. Argon laser scatter photocoagulation for prevention of neovascularization and vitreous hemorrhage in branch vein occlusion // Arch. – 1986. – Vol. 104. – P. 34–41.
- Carr, E. Diabetes mellitus: a hypercoagulable state // J. Diabetes Complications. – 2001. – Vol. 15. – P. 44–54.
- Di Capua, , Coppola, A., Albissinni, R., Tufano, A., Guida, A., Di Minno, M.N., Cirillo, F., Loffredo, M., Cerbone, A.M. Cardiovascular risk factors and outcome in patients with retinal vein occlusion //
J. Thromb. Thrombolysis. – 2010. – Vol. 30. – P.16–22. - Global atlas on cardiovascular disease prevention and control. Geneva: World Health Organization;
- Ho, J.D., Liou, S.W., Lin, H.C. Retinal vein occlusion and the risk of stroke development: a five-year follow-up study // Am. J. Ophthalmol. – 2009. – Vol. 147. – P. 283–290.
- Jennings, , Rusin, M.M., Tessler, H.H., Cunha-Vaz, J.G. Posterior sub-Tenon’s injections of corticosteroids in uveitis patients with cystoid macular edema // Jpn. J. Ophthalmol. – 1988. – Vol. 32. P. 385–391.
- Kawaji, , Takano, A., Inomata, Y. et al. Trans-tenon’s retrobulbar triamcinolone acetonide injection for macular oedema related to branch retinal vein occlusion // Br. J. Ophthalmol. – 2008. – Vol. 92. – P. 81–83.
- Kohner, M. Diabetic retinopathy // Brit. Med. Bull. – 1989. – Vol. 5, № 1. – P. 148–173.
- Kris-Etherton, M., Harris, W.S., Appel, L.J. American Heart Association Scientific Statement: Fish consumption, fish oil, omega-3 fatty acids, and Cardiovascular Disease // Circulation. – 2002. – Vol. 106. – P. 2747–2757.
- Maier, R., Steinbrugger, I., Haas, A. et al. Role of inflammation-related gene polymorphisms in patients with central retinal vein occlusions // – 2011. – Vol. 118(6). – P. 1125–1129.
- Mitchell, , Smith, W., Chang, A. Prevalence and associations of retinal vein occlusion in Australia. The Blue Mountains Eye Stady //Arch. Ophthalmol. – 1996. – 114(10). – P. 1243–1247.
- O’ Mahoney, R., Wong, D.T., Ray, J.G. Retinal vein occlusion and traditional risk factors for atherosclerosis // Arch. Ophthalmol. – 2008. – Vol. 126. – P. 692–699.
- Orth, D.H., Patz, A. Retinal branch vein occlusion // Surv. – 1978. – Vol. 22. – P. 357–376.
- Prasad, S., Oliver, S.C.N., Coffee, R.E., Hubschman, J.P., Schwarz, S.D. Ultra wide-field angiographic characteristics of branch retinal and hemicentral retinal vein occlusion // Ophthalmology. – 2010. – Vol. 117. – P. 780–784.
Поступила в редакцию 18.04.2014
Контакты: [email protected]
Стаття надана мовою оригіналу






