
 Статья
Статья
 23.04.2025
23.04.2025
ОСОБЛИВОСТІ ПЕРЕБІГУ, КЛІНІЧНІ ПРОЯВИ СУГЛОБОВОГО СИНДРОМУ ТА ЛІКУВАННЯ У ХВОРИХ НА ОСТЕОАРТРОЗ КОЛІННИХ СУГЛОБІВ ТА ХРЕБТА
Шуба Н.М., Цимбалюк Т.С., Воронова Т.Д., Крилова А.С. Національна медична академія післядипломної освіти ім. П.Л. Шупика МОЗ України, Київ.
Резюме. Мета роботи. Вивчити особливості перебігу та клінічні прояви суглобового синдрому і підвищити ефективність лікування у хворих на остеоартроз (ОА) з ураженням хребта.
Матеріали і методи. У дослідження було включено 134 хворих (88 жінок і 46 чоловіків) віком від 30 до 80 років. Залежно від наявності клінічних та рентгенологічних проявів ураження хребта пацієнтів було розподілено на дві групи: 1-ша — з ураженням та 2-га — без ураження хребта. Особливості перебігу та ефективність лікування оцінено за допомогою опитувальників ВАШ, WOMAC, Лекена. Також досліджували рівні неспецифічних показників запалення (швидкість осідання еритроцитів (ШОЕ) та С-реактивний білок (СРБ)), цитокінів (інтерлейкін (IL)-1, інсуліноподібний фактор росту (IGF)-1, оксид азоту (NO)), показники обміну речовин (ліпідний, вуглеводний, печінкові маркери, рівень сечової кислоти). Для статистичного оброблення даних застосовували SPSS Statistics.
Результати. У ході дослідження виявлено статистично значиму різницю показників за опитувальниками ВАШ, WOMAC та Лекена, рівнів імунологічних (IL-1, IGF-1, NO) та неспецифічних (ШОЕ, СРБ) показників запалення між двома групами пацієнтів. Мінеральна щільність кісткової тканини (МЩКТ) також статистично значимо відрізнялася у пацієнтів з ураженням та без ураження хребта. У пацієнтів 2-ї групи динаміка лікування була значимо краща, за даними опитувальників, імунологічних та неспецифічних показників запалення.
Висновки. Пацієнти з ОА колінних суглобів та хребта порівняно з особами без ураження хребта мали тяжче ураження суглобів за рентгенологічними ознаками, інтенсивніший біль, скутість та знижену функціональну активність, а також більш інтенсивно виражений запальний процес. У пацієнтів із ОА колінних суглобів та хребта гірші показники МЩКТ порівняно з особами без ознак ураження хребта. Динаміка лікування SYSADOA ефективніша у хворих на ОА колінних суглобів без ураження хребта: інтенсивніше зниження скутості в колінних суглобах, болю та покращення функціональної активності, а також ефективніший протизапальний ефект.
Ключові слова: остеоартроз колінних суглобів та хребта, мінеральна щільність кісткової тканини, симптоматичні повільної дії протизапальні препарати, діацереїн.
ОСОБЕННОСТИ ТЕЧЕНИЯ, КЛИНИЧЕСКИЕ ПРОЯВЛЕНИЯ СУСТАВНОГО СИНДРОМА И ЛЕЧЕНИЕ У БОЛЬНЫХ ОСТЕОАРТРОЗОМ КОЛЕННЫХ СУСТАВОВ И ПОЗВОНОЧНИКА
Н.М. Шуба, Т.С. Цымбалюк, Т.Д. Воронова, А.С. Крылова
Национальная медицинская академия последипломного образования им. П.Л. Шупика МЗ Украины, Киев
Резюме. Цель работы. Изучить особенности течения и клинические проявления суставного синдрома и повысить эффективность лечения убольных остеоартрозом (ОА) споражением позвоночника.
Материалы и методы. В исследование были включены 134 больных (88 женщин и 46 мужчин) в возрасте от 30 до 80 лет. В зависимости отналичия клинических ирентгенологических проявлений поражения позвоночника пациентов распределили надве группы: 1-я — споражением и 2-я — без поражения позвоночника. Особенности течения и эффективность лечения оценены с помощью опросников ВАШ, WOMAC, Лекена. Также исследовали уровни неспецифических показателей воспаления (скорость оседания эритроцитов (СОЭ) и С-реактивный белок (СРБ)), цитокинов (интерлейкин (IL)-1, инсулинподобный фактор роста (IGF)-1, оксид азота (NO)), показатели обмена веществ (липидный, углеводный, печеночные маркеры, уровень мочевой кислоты). Для статистической обработки данных применяли SPSS Statistics.
Результаты. В ходе исследования выявлено статистически значимую разницу показателей опросников ВАШ, WOMAC и Лекена, уровней иммунологических (IL-1, IGF-1, NO) и неспецифических (СОЭ, СРБ) показателей воспаления между двумя группами пациентов. Минеральная плотность костной ткани (МПКТ) также статистически значимо отличалась у пациентов с поражением и без поражения позвоночника. У пациентов 2-й группы динамика лечения была значимо лучше, по данным опросников, иммунологических и неспецифических показателей воспаления.
Выводы. Пациенты с ОА коленных суставов и позвоночника посравнению слицами без поражения позвоночника имели более тяжелое поражение суставов порентгенологическим признакам, более интенсивные боль, скованность ипониженную функциональную активность, а также более интенсивно выраженный воспалительный процесс. Упациентов с ОА коленных суставов и позвоночника худшие показатели МПКТ по сравнению с лицами,
без признаков поражения позвоночника. Динамика лечения SYSADOA эффективнее у пациентов с ОА коленных суставов без поражения позвоночника: интенсивнее снижение скованности в коленных суставах, боли и улучшение функциональной активности, а также более эффективный противовоспалительный эффект.
Ключевые слова: остеоартроз коленных суставов и позвоночника, минеральная плотность костной ткани, симптоматические замедленного действия противовоспалительные препараты, диацереин.
PECULIARITIES OF THE COURSE, CLINICAL MANIFESTATIONS, JOINT SYNDROME AND TREATMENT IN PATIENTS WITH OSTEOARTHRITIS
OF THE KNEE AND SPINE
N.М. Shuba, T.S. Tsymbaliuk, T.D. Voronova, A.S. Krylova
National Medical Academy of Postgraduate Education P.L. Shupyka Ministry of Health of Ukraine, Kyiv
Abstract. Objective. To study the features of the course and clinical manifestations of the joint syndrome and to increase the effectiveness of treatment in patients with OA with spinal injury.
Materials and methods. The study included 134 patients (88 women and 46 men), aged 30 to 80 years. Depending on the presence of clinical and radiological manifestations of spinal injury, patients were divided into 2 groups: with lesion and without spinal injury. Peculiarities of the course and effectiveness of treatment were assessed using questionnaires VAS, WOMAC, Leken. Levels of nonspecific indicators of inflammation (ESR and CRP), cytokines (IL-1, IGF-1, NO), metabolic indicators (lipid, carbohydrate, liver markers, uric acid level) were also studied. SPSS Statistics was used for statistical data processing.
Results. The study revealed a statistically significant difference in the indicators of the questionnaires VAS, WOMAC and Leken, levels of immunological (IL-1, IGF-1, NO) and nonspecific (ESR, CRP) indicators of inflammation between the 2 groups of patients. BMD was also statistically significantly different in patients with and without spinal cord injury. In patients of the 2nd group who did not have spinal lesions, the dynamics of treatment was significantly better, according to questionnaires, immunological and nonspecific indicators of inflammation.
Conclusions. Patients with OA of the knee joints and spine compared to those without spinal cord injury, had more severe joint damage on radiological grounds, more intense pain, stiffness and reduced functional activity, as well as more intense inflammatory process. Patients with OA of the knee joints and spine have worse BMD values than those who did not have signs of spinal cord injury. The dynamics of SYSADOA treatment is more effective in patients with osteoarthritis of the knee joints without spinal injury: more intense reduction of stiffness in the knee joints, pain and
improved functional activity, as well as a more effective anti-inflammatory effect.
Key words: osteoarthritis of the knee joints and spine, bone mineral density, symptomatic slowacting anti-inflammatory drugs, diacerein.
Актуальність теми
Захворювання на остеоартроз (ОА) колінних суглобів та хребта є серйозною проблемою сучасної медицини, оскільки призводить до значного зниження якості життя пацієнтів, зокрема осіб молодого та середнього працездатного віку, що зумовлює велике соціально-економічне значення цієї проблеми.
ОА — найпоширеніше захворювання суглобів у світі, яке зазвичай маніфестує у осіб віком старше 40 років [9]. У зв’язку з проблемою старіння населення ця патологія з кожним роком набуває все більшого поширення. Велике епідемічне дослідження у США виявило рентгенографічні ознаки ОА, принаймні, однієї суглобової групи в ⅓ дорослих — віком 25–75 років, а поширеність його зростала з віком. Так, серед осіб віком 65 років захворювання діагностували у 50% випадків, а віком старше 75 років — у 80%. За оцінками епідеміологів, діагноз «остеоартроз» встановлений лікарями у понад 20 млн дорослих США [6, 10].
Біль у нижній ділянці спини (БНС) — одна з найчастіших причин звернення до лікаря. Поширеність БНС в Україні становить від 40 до 80%, а щорічна захворюваність — 5%, при цьому частіше хворіють чоловіки віком 35–44 роки і жінки віком 25–34 роки [3].
БНС найчастіше розвивається у віці 20–50 років, при цьому найбільш виражений біль відзначають у віці 50–64 роки. У віковий період від 20 до 64 років на біль у спині скаржаться 24% чоловіків і 32% жінок. На превеликий жаль, у 12–26% дітей і підлітків також наявний біль у попереку [6].
За даними дослідження спінального болю у Великобританії у 1992 р., було втрачено 90 млн робочих днів, що поступалося тільки показнику захворюваності органів дихання та кровообігу, при цьому 75% хворих досягли віку 30–59 років, тобто люди періоду активної працездатності. Значне поширення БНС, у тому числі в осіб молодого та середнього працездатного віку, зумовлює велике соціально-економічне значення цієї проблеми. Тому до пріоритетних напрямків, рекомендованих ВООЗ для детального вивчення в рамках «Декади кісток та суглобів» (The Bohe and Joint Dekade 2000–2010), віднесено і біль у спині [2].
Виділяють первинний та вторинний синдроми БНС. Первинний — больовий синдром у спині, що зумовлений дистрофічними та функціональними змінами у тканинах опорно-рухового апарату (дуговідросткові суглоби, міжхребцеві диски, фасції, м’язи, сухожилля зв’язки) з можливим залученням суміжних структур (корінців, нервів). Найчастішою причиною первинного синдрому БНС є остеохондроз хребта. Причинами вторинного синдрому БНС можуть бути: вроджені аномалії (спондилолістез), травми (переломи хребців, протрузії міжхребцевих дисків), запальні захворювання хребта (реактивний артрит, анкілозивний спондилоартрит), пухлини хребта, інфекційні ураження хребта (туберкульоз, остеомієліт), порушення метаболізму (хвороба Педжета), захворювання сечостатевих органів, проєкційний біль при захворюванні внутрішніх органів [6].
Остеопороз — прогресуюча системна хвороба скелета, що характеризується зменшенням маси кістки і порушенням структури (мікроархітектоніки) кісткової тканини, які призводять до підвищення крихкості кістки та ризику виникнення переломів [1, 8]. Це захворювання є однією з основних проблем громадської охорони здоров’я, що вражає сотні мільйонів людей у всьому світі [7].
Вибір ефективної терапії у хворих на ОА завжди був складною проблемою. Пацієнти з ОА зазвичай віком старше 40 років, отже, мають не одне коморбідне захворювання, а при їх лікуванні важливо враховувати вплив препаратів, які застосовуються для лікування у разі ОА на показники пуринового, вуглеводного, ліпідного обмінів та можливість їх безпечного застосування в осіб із супутньою патологією [4].
Медикаментозне лікування ОА проводять препаратами, які розподіляють на дві групи: модифікуючі симптоми захворювання — симптоматичні швидкодіючі та модифікуючі хворобу, патогенетичні. До першої групи належать анальгетики та нестероїдні протизапальні препарати (НПЗП), здатні зменшувати вираженість інтенсивності болю, припухлість, скутість і покращувати функцію суглобів. До другої групи, відповідно до сучасних рекомендацій для лікування пацієнтів із ОА, відносять симптоматичні повільної дії протизапальні препарати (SYSADOA). Серед них найпоширеніші хондроїтин сульфат, глюкозамін сульфат, діацереїн, неомилені сполуки сої та авокадо, екстракт кореня імбиру та ін. [4].
Мета — вивчення особливостей перебігу та клінічних проявів суглобового синдрому та підвищення ефективності лікування у хворих на ОА з ураженням хребта.
Матеріали і методи дослідження
Дослідження проведено на базі терапевтичного відділення Київської міської клінічної лікарні № 7. У дослідження було включено 134 хворих (88 жінок і 46 чоловіків) віком від 30 до 80 років.
Залежно від наявності клінічних та рентгенологічних проявів ураження хребта пацієнтів було розділено на дві групи. До 1-ї групи було включено пацієнтів з ОА колінних суглобів та хребта, до 2-ї групи — з ОА колінних суглобів без ураження хребта.
Методи досліджень
- Загальноклінічні: збір скарг та анамнезу, об’єктивне обстеження, анкетні дані (заповнення пацієнтами адаптованих опитувальників ВАШ, WOMAC, Лекена).
- Лабораторні: показники ліпідного обміну (холестерин), вуглеводного обміну (глюкоза крові), печінкові маркери (білірубін, аланінамінотрансфераза, аспартатамінотрансфераза), креатинін, сечова кислота в крові, С-реактивний білок (СРБ), інтерлейкін (IL)-1, інсуліноподібний фактор росту (IGF)-1, оксид азоту (NO).
- Інструментальні (рентгенологічне дослідження колінних суглобів та хребта, ультразвукова денситометрія).
- Методи біомедичної статистики.
Результати та їх обговорення
У результаті проведеного дослідження виявлено, що пацієнти з ураженням хребта були значно старшими. Так, у пацієнтів 1-ї групи (з ураженнями хребта) вік становив 61 (інтерквартильний розмах (IQR) 54,00–65,75) рік, у пацієнтів 2-ї групи (без ознак ураження хребта — 48 (IQR 43,00 — 58,00) років. Тривалість захворювання на ОА у пацієнтів з ураженням хребта також була більшою і становила 10 (IQR 5,00–11,00) років, а у пацієнтів без ураження хребта — 4,50 (IQR 3,00–7,25) року. Такі показники свідчать, що ураження хребта частіше виникає у пацієнтів старшого віку з довшою тривалістю захворювання (табл. 1).
| Показник | 1-ша група | 2-га група | ||
|---|---|---|---|---|
| Me | IQR | Me | IQR | |
| Кількість хворих (n), із них:
чоловіки жінки |
100 70 30 |
34 18 16 |
||
| Вік, років* | 61,00 | 54,00–65,75 | 48,00 | 43,00–58,00 |
| Індекс маси тіла, кг/м² | 30,12 | 27,29–34,23 | 31,36 | 27,33–34,63 |
| Тривалість ОА, років* | 10,00 | 5,00–11,00 | 4,50 | 3,00–7,25 |
| Кількість хворих, які мали стадію
за Kellgren — Lawrence: І ІІ ІІІ |
12 58 30 |
12 22 0 |
||
*Для оцінки даних використовували критерій Манна — Уїтні, різниця вважається достовірною при р<0,05.
В обох групах обстежених хворих переважала ІІ рентгенологічна стадія. У групі учасників із наявними ураженнями хребта 12% пацієнтів із І стадією, 58% — із ІІ стадією і 30% — із ІІІ рентгенологічною стадією за класифікацією J.H. Kellgren та J.S. Lawrence у той час як у групі учасників без ознак ураження хребта не було пацієнтів із ІІІ стадією, а 35 та 65% відповідно мали І та ІІ рентгенологічну стадію. Ці дані свідчать про тяжке ураження суглобів у групі пацієнтів із наявними ураженнями хребта (див. табл. 1).
Результат аналізу показників МЩКТ свідчить, що у пацієнтів з ОА колінних суглобів без ураження хребта в середньому показники знаходилися в межах норми і становили –1,85 (IQR –2,92…–1,18), в той час як у пацієнтів з ураженням хребта більшість хворих мали остеопенію та остеопороз, а їх показники становили –0,65 (IQR –1,5…–1,25). Рівень МЩКТ у двох групах статистично значимо відрізнявся. Ці дані свідчать про вплив МЩКТ на перебіг і тяжкість ОА колінних суглобів та хребта (рисунок).
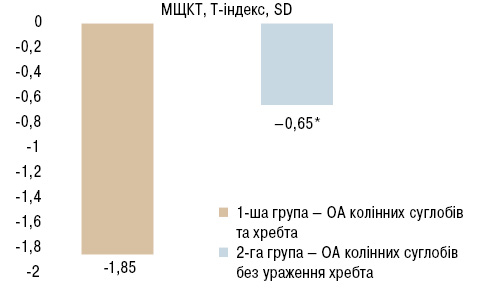
— Уїтні, різниця достовірна у разі р<0,05.
При оцінці вираженості болю, обмеження рухливості та функціональної активності за даними індексу WOMAC виявлена значима різниця показників між двома групами обстежених, а саме — значне переважання їх у пацієнтів з ОА колінних суглобів та ураженням хребта. Так, у хворих на ОА з ураженням хребта на 47% інтенсивніше був виражений біль, на 36% — скутість і на 54% — більш виражене обмеження функціональної активності, порівняно з пацієнтами без ознак ураження хребта (табл. 2).
Таблиця 2. Показники суглобового синдрому залежно від ураження хребта
| Показник | 1-ша група (n=100) | 2-га група (n=34) | ||
|---|---|---|---|---|
| Me | IQR | Me | IQR | |
| WOMAC (біль), мм (0–500)* | 246,50 | 173,25–336,25 | 131,50 | 100,25–174,50 |
| WOMAC (скутість), мм (0–200)* | 88,50 | 48,00–127,50 | 57,00 | 41,25–75,75 |
| WOMAC (функціональна активність), мм (0–1700)* | 712,00 | 456,75–910,00 | 330,00 | 235,75–531,75 |
| Сумарний індекс WOMAC, мм (0–2400)* | 1022,00 | 769,00–1281,50 | 510,00 | 415,50–792,75 |
| ВАШ у спокої, мм (0–100)* | 37,00 | 22,25–48,75 | 18,50 | 11,50–26,50 |
| ВАШ при ходьбі, мм (0–100)* | 69,00 | 54,25–78,75 | 44,00 | 31,75–59,50 |
| Індекс Лекена, Бали (0–25)* | 11,00 | 7,00–14,00 | 7,00 | 5,00–9,25 |
Тяжкість гонартрозу за даними індексу Лекена у пацієнтів з ураженням хребта також на 36% переважала порівняно з показниками у пацієнтів без уражень хребта (див. табл. 2). Подібна ситуація спостерігалася при порівнянні вираженості болю у спокої та фізичній активності, за даними опитувальника ВАШ (табл. 2). У пацієнтів 1-ї групи відзначали на 50% більш виражений біль у спокої та на 36% — при ходьбі порівняно з пацієнтами 2-ї групи, у яких були лише ураження колінних суглобів.
Проаналізувавши показники запалення у пацієнтів двох груп, а саме рівень неспецифічних показників запалення (СРБ та швидкість осідання еритроцитів — ШОЕ), прозапальних цитокінів (IL-1 та NO), дослідники виявили більш виражений запальний процес у пацієнтів із ОА колінних суглобів та ураженням хребта, порівняно з особами з ОА лише колінних суглобів (табл. 3).
| Показник | 1-ша група (n=100) | 2-га група (n=34) | ||
|---|---|---|---|---|
| Me | IQR | Me | IQR | |
| СРБ, мг/л* | 6,00 | 6,00–8,68 | 5,00 | 4,00–6,00 |
| ШОЕ, мм/год* | 12,50 | 10,00–18,00 | 10,00 | 8,00–14,00 |
| IL-1, пг/мл* | 13,70 | 6,00–23,75 | 6,41 | 2,33–19,00 |
| NO, мкмоль/л* | 3,87 | 2,78–5,06 | 2,25 | 1,71–3,39 |
| IGF-1, нг/мл | 260,25 | 72,95–453,00 | 353,00 | 212,50–465,00 |
Більшість біохімічних показників в обстежених пацієнтів на момент включення в дослідження відповідали віковим нормам і не мали статистично значимої різниці між двома групами (табл. 4).
| Показник | 1-ша група (n=100) | 2-га група (n=34) | ||
|---|---|---|---|---|
| Me | IQR | Me | IQR | |
| Білірубін, мкмоль/л | 16,40 | 12,40–17,15 | 15,90 | 11,83–16,80 |
| АлАТ, Од/л | 0,20 | 0,13–0,30 | 0,22 | 0,17–0,28 |
| АсАТ, Од/л | 0,24 | 0,18–0,28 | 0,24 | 0,18–0,28 |
| Креатинін, мкмоль/л | 93,00 | 87,00–109,75 | 84,00 | 75,00–95,00 |
| Холестерин, ммоль/л | 5,70 | 5,10–6,20 | 5,50 | 4,90–6,20 |
| Глюкоза, ммоль/л | 5,00 | 4,80–5,50 | 5,40 | 5,00–6,00 |
| Сечова кислота, мкмоль/л | 316,50 | 310,00–381,50 | 301,00 | 277,25–335,25 |
З метою підвищення ефективності лікування у хворих на ОА колінних суглобів та хребта також проведено дослідження за участю 65 хворих (40 жінок та 25 чоловіків). Пацієнтів розподілили на дві групи. До 1-ї групи було включено 50 пацієнтів з ознаками ураження хребта, до 2-ї групи — 15 пацієнтів без ураження хребта. Учасники обох груп приймали препарат діацереїн у дозі 50 мг двічі на добу протягом 6 міс.
При оцінці показників опитувальників ВАШ, WOMAC та Лекена у хворих на ОА до та після лікування діацереїном виявлено, що у пацієнтів без ураження хребта динаміка лікування була кращою порівняно з особами, що мали його ураження (табл. 5). За даними показників опитувальника WOMAC, у пацієнтів на ОА з ураженням хребта зменшилася скутість у колінних суглобах на 51% та покращилася функціональна активність на 49%; у 2-й групі скутість зменшилася на 55%, а функціональна активність покращилася на 63%. Сумарний індекс WOMAC у хворих 1-ї групи знизився на 48%, 2-ї ж групи — на 57%.
| Показник | 1-ша група (n=51) | 2-га група (n=14) | |||
|---|---|---|---|---|---|
| Me | IQR | Me | IQR | ||
| WOMAC (біль), мм (0–500) | До лікування | 285,00 | 206,00–372,00 | 140,50 | 115,50–229,00 |
| Після лікування |
143,00* (–50%) | 104,00–188,00 | 77,00* (–45%) | 64,25–94,50 | |
| WOMAC (скутість), мм (0–200) | До лікування | 82,00 | 48,00— 130,00 | 51,50 | 38,25–69,75 |
| Після лікування |
40,00* (–51%) | 22,00–76,00 | 23,00* (–55%) | 11,75–36,75 | |
| WOMAC (функціональна активність), мм (0–1700) | До лікування | 518,00 | 417,00–818,00 | 378,00 | 279,00–489,00 |
| Після лікування |
262,00* (–49%) | 202,00–476,00 | 139,00* (–63%) | 73,25–241,50 | |
| Сумарний індекс WOMAC, мм (0–2400) | До лікування | 856,00 | 687,00–1280,00 | 566,00 | 430,25–808,75 |
| Після лікування | 445,00* (–48%) | 329,00–754,00 | 244,00* (–57%) | 158,25–397,50 | |
| ВАШ у спокої, мм (0–100) | До лікування | 32,00 | 21,00–46,00 | 19,50 | 14,75–29,75 |
| Після лікування | 19,00* (–41%) | 10,00–27,00 | 7,00* (–64%) | 5,00–14,25 | |
| ВАШ при ходьбі, мм (0–100) | До лікування | 67,00 | 51,00–76,00 | 37,00 | 27,25–72,75 |
| Після лікування | 34,00* (–49%) | 26,00–44,00 | 11,00* (–70%) | 8,00–33,75 | |
| Індекс Лекена, Бали (0–25) | До лікування | 8,00 | 7,00–12,00 | 5,00 | 4,00–8,00 |
| Після лікування | 5,00* (–38%) | 3,00–7,00 | 2,00* (–60%) | 1,00–3,00 | |
*Для оцінки даних використовували критерій Вілкоксона, різниця вважається достовірною при р<0,001.
Інтенсивність болю, що оцінювалася за даними опитувальника ВАШ, у спокої зменшилася на 41% у пацієнтів 1-ї групи та на 64% — 2-ї групи, при ходьбі — на 49% та 70% відповідно (див. табл. 5), що свідчить про кращу динаміку лікування у пацієнтів без ураження хребта. Згідно із показниками альго-функціонального індексу Лекена, тяжкість гонартрозу зменшилася на 38% у пацієнтів 1-ї групи та на 60% — 2-ї групи (див. табл. 5).
За даними імунологічних (IL-1, NO, IGF-1) та неспецифічних показників запалення (СРБ) також спостерігалася краща динаміка лікування у пацієнтів на ОА, що не мали ознак ураження хребта (табл. 6). Так, у пацієнтів 1-ї групи СРБ зменшився лише на 17%, тоді як у 2-й групі показник знизився на 67%. Прозапальний цитокін IL-1 зменшився на 17% у 1-й групі та на 43% — у 2-й групі досліджених хворих, а NO — на 36% та 39% відповідно. Динаміка показників протизапального цитокіну IGF‑1 майже не відрізнялася в обох групах пацієнтів: у 1-й групі рівень його підвищився на 20%, а у 2-й групі — на 21%.
| Показник | 1-ша група (n=51) | 2-га група (n=14) | |||
|---|---|---|---|---|---|
| Me | IQR | Me | IQR | ||
| СРБ, мг/л | До лікування | 6,00 | 6,00–12,00 | 6,00 | 4,00–6,00 |
| Після лікування | 5,00* (–17%) | 4,00–8,00 | 2,00* (–67%) | 2,00–4,50 | |
| ШОЕ, мм/год | До лікування | 12,00 | 9,00–19,00 | 11,50 | 9,50–14,25 |
| Після лікування | 9,00* (–25%) | 6,00–18,00 | 9,00* (–22%) | 6,00–11,25 | |
| IL-1, пг/мл | До лікування | 23,00 | 12,00–43,00 | 23,50 | 15,50–28,75 |
| Після лікування | 19,00* (–17%) | 7,00–32,00 | 13,50* (–43%) | 9,75–19,25 | |
| NO, мкмоль/л | До лікування | 3,60 | 2,80–5,00 | 1,90 | 1,50–2,33 |
| Після лікування | 2,30* (–36%) | 1,60–4,00 | 1,15* (–39%) | 0,88–1,58 | |
| IGF-1, нг/мл | До лікування | 418,00 | 245,00–499,00 | 470,00 | 383,50–525,50 |
| Після лікування | 500,00* (+20%) | 399,00–600,00 | 569,00* (+21%) | 483,50–600,00 | |
*Для оцінки даних використовували критерій Вілкоксона, різниця вважається достовірною при р<0,05.
При аналізі біохімічних показників значимої різниці в динаміці між двома групами пацієнтів не виявлено (табл. 7). В обох групах відзначалося зниження рівнів глюкози та сечової кислоти.
| Показник | 1-ша група (n=51) | 2-га група (n=14) | |||
|---|---|---|---|---|---|
| Me | IQR | Me | IQR | ||
| Білірубін, мкмоль/л | До лікування | 16,80 | 12,40–17,20 | 15,90 | 11,83–16,50 |
| Після лікування | 16,20 | 11,80–17,20 | 14,95 | 12,20–16,43 | |
| АлАТ, Од/л | До лікування | 0,20 | 0,10–0,30 | 0,24 | 0,21–0,29 |
| Після лікування | 0,20 | 0,13–0,30 | 0,23 | 0,20–0,29 | |
| АсАТ, Од/л | До лікування | 0,24 | 0,16–0,28 | 0,24 | 0,24–0,29 |
| Після лікування | 0,24 | 0,18–0,32 | 0,24 | 0,22–0,29 | |
| Креатинін, мкмоль/л | До лікування | 93,00 | 86,00–110,00 | 83,50 | 75,75–94,25 |
| Після лікування | 92,00 | 83,00–100,00 | 83,00 | 73,50–92,00 | |
| Холестерин, ммоль/л | До лікування | 5,70 | 5,00–6,20 | 5,50 | 4,98–6,25 |
| Після лікування | 5,50 | 4,90–6,00 | 5,15 | 4,58–5,95 | |
| Глюкоза, ммоль/л | До лікування | 5,40 | 5,00–5,70 | 6,00 | 5,00–6,00 |
| Після лікування | 5,00* | 4,70–5,50 | 5,35* | 4,78–5,53 | |
| Сечова кислота, мкмоль/л | До лікування | 327,00 | 286,00–465,00 | 310,00 | 279,50–337,00 |
| Після лікування | 310,00* | 270,00–360,00 | 302,00* | 242,00–318,50 | |
*Для оцінки даних використовували критерій Вілкоксона, різниця вважається достовірною при р<0,001.
При дослідженні рівня МЩКТ у пацієнтів із ОА колінних суглобів та хребта на фоні лікування діацереїном виявлено позитивну динаміку, а саме підвищення (табл. 8). У пацієнтів без уражень хребта рівень МЩКТ до включення в дослідження був у межах норми і в процесі лікування не змінився.
| Показник | 1-ша група (n=51) | 2-га група (n=14) | |||
|---|---|---|---|---|---|
| Me | IQR | Me | IQR | ||
| МЩКТ, г/см2 | До лікування | 0,84 | 0,73–0,94 | 1,12 | 0,89–1,14 |
| Після лікування | 0,86* | 0,75–1,01 | 1,12 | 0,92–1,14 | |
*Для оцінки даних використовували критерій Вілкоксона, різниця вважається достовірною при р<0,001.
Висновки
- Пацієнти з ОА колінних суглобів з ураженням хребта порівняно з особами без ураження хребта мали тяжчий перебіг захворювання: інтенсивніший біль, скутість і знижену функціональну активність, про що свідчать показники опитувальників ВАШ, WOMAC та Лекена.
- Тяжче ураження суглобів, враховуючи рентгенологічну стадію за Kellgren — Lawrence, виявляли у пацієнтів з поєднанням ОА колінних суглобів та хребта порівняно з ізольованим ураженням колінних суглобів.
- У хворих на ОА колінних суглобів та хребта гірші показники МЩКТ порівняно з особами без ознак ураження хребта.
- У хворих із клінічними та рентгенологічними проявами ураження хребта більш інтенсивно виражений запальний процес, за даними показників ШОЕ, СРБ, IL-1 та NO.
- Динаміка лікування SYSADOA ефективніша у пацієнтів із ОА колінних суглобів без ураження хребта: інтенсивніше зниження скутості в колінних суглобах, болю та покращення функціональної активності, за даними опитувальників ВАШ, WOMAC та Лекена.
- Протизапальна терапія SYSADOA більш ефективна у пацієнтів із ОА колінних суглобів без ураження хребта (інтенсивніше зниження запального процесу, за даними СРБ та імунологічних показників (IL-1, NO)).
- Виявлено, що діацереїн має тенденцію до підвищення МЩКТ та знижує рівень сечової кислоти. А отже, діацереїн доцільно призначати хворим зі зниженою МЩКТ та гіперурикемією.
Список використаної літератури
- Коваленко В.М., Шуба Н.М. (2013) Національний підручник з ревматології. МОРІОН, Київ, 672 с.
- Шуба Н.М. (2007) Біль в нижній частині спини — важлива проблема для лікаря загальної практики. Сім. медицина, 1: 11–16.
- Шуба Н.М., Воронова Т.Д., Карташова Ж.В. (2006) Оценка эффективности оригинального глюкозамина сульфата и декскетопрофена в лечении пациентов с первичным синдромом боли в нижней части спины. Здоров’я України,17.
- Шуба Н.М., Воронова Т.Д., Крилова А.С. та ін. (2019) Плейотропні ефекти деяких протизапальних препаратів, що застосовуються при лікуванні остеоартрозу. Укр. ревматол. журн., 3(77): 65–71.
- Шуба Н.М., Воронова Т.Д., Тарасенко Т.М. та ін. (2012) Нові аспекти патогенезу остеоартрозу та шляхи корекції. Укр. ревматол. журн., 1(47): 51–58.
- Шуба Н.М., Воронова Т.Д., Хамбір Т.С. (2016) Вивчення ефективності та безпеки екстракту імбиру в лікуванні хворих з болем в нижній частині спини. Сім. медицина, 4(66): 101–106.
- Hernlund E., Svedbom A., Ivergård M. et al. (2013) Osteoporosis in the European Union: medical management, epidemiology and economic burden. Arch. Osteoporosis, 8: 136.
- Strom O., Borgstrom F., Kanis J.A. et al. (2010) Osteoporosis: burden, health care provision and opportunities in the EU: a report prepared in collaboration with the International Osteoporosis Foundation (IOF) and the European Federation of Pharmaceutical Industry Associations (EFPIA). Arch. Osteoporos, 6: 59–155.
- Wenham C.Y., Conaghan P.G. (2013) New horizons in osteoarthritis. Age Ageing, 42(3): 272–278.
- Zhang W., Nuki G., Moskowitz R.W. et al. (2010) OARSI recommendations for the management of hip and knee osteoarthritis: part III: Changes in evidence following systematic cumulative update of research published through January 2009. Osteoarth. Cartil., 18(4): 476–499.
Адреса для листування:
Шуба Неоніла Михайлівна
04112, Київ, вул. Дорогожицька, 9
Національна медична академія післядипломної освіти ім. П.Л. Шупика
Стаття надана мовою оригіналу






