
Ключевые слова
Варикозное расширение вен малого таза, синдром хронической тазовой боли, диосмин, гесперидин
Хроническая тазовая боль составляет 10% всей патологии, с которой женщины обращаются к гинекологу, а в некоторых случаях, ввиду безуспешности консервативной терапии, даже подвергаются оперативному лечению [1]. Постоянные тазовые боли у женщин часто вызывают физические и моральные страдания, приводят к утрате трудоспособности. Высокая частота, трудности диагностики, отсутствие оптимальных схем патогенетического лечения, а также большое социальное значение этой патологии и обусловило введение в обиход понятия синдрома хронических тазовых болей (СХТБ) [1,2].
Среди женщин, обращающихся к гинекологу по поводу хронических тазовых болей, частота варикозной болезни малого таза достигает 30%. Венозная недостаточность, приводящая к тазовым болям в 38–40% случаев, вызывает у 10–12% пациенток временную утрату трудоспособности, правильный диагноз при этом ставится лишь у 2% [1].
В настоящее время для обозначения варикозной болезни вен малого таза в литературе используются большое количество терминов: тазовый варикоз, тазовая варикозная недостаточность, тазовая венозная патология, тазовое варикоцеле, варикозная болезнь вен малого таза, варикозное расширение вен малого таза, синдром венозного полнокровия малого таза, застойный тазовый синдром [1,2,3,4].
Распространенность варикозного расширения вен малого таза (ВРВМТ) колеблется в широких пределах и составляет от 5,4 до 80%, что свидетельствует о неоднозначности диагностических и тактических подходов [1,4]. Частота развития ВРВМТ обусловлена возрастом пациенток, локализацией процесса, а также наличием сопутствующей гинекологической патологии. На основании сонографических исследований установлено, что варикозное расширение вен таза встречается у 5,4% условно здоровых женщин, у 15,7% женщин с выявленной гинекологической патологией [5,6].
Разнообразие клинических проявлений ВРВМТ часто приводит к тому, что варикозная болезнь протекает под маской других гинекологических заболеваний [4,5]. Пациентки с варикозной болезнью вен малого таза часто и длительно лечатся от «хронических воспалительных заболеваний органов малого таза». Поэтому наиболее часто диагностические ошибки совершаются на этапе оценки клинических данных заболевания [6].
В настоящее время использование современных методов ультразвуковой диагностики позволяет установить правильный диагноз. В клинической практике диагноз устанавливается на основании результатов ультразвукового исследования. Применение ультразвуковых методов исследования представляет существенные возможности в диагностике нарушений венозной гемодинамики в органах малого таза у женщин. Основным критерием выраженного флебостаза в органах малого таза, который играет ведущую роль в диагностике ВРВМТ, является увеличение диаметра основных венозных коллекторов – маточных, яичниковых, дугообразных и внутренних подвздошных вен [5,7].
Этиологическим лечением ВРВМТ является устранение рефлюкса по гонадным венам, что может проводиться как хирургическим, так и консервативным методом [3,6,8].
Основные задачи патогенетического лечения: восстановление венозного тонуса, улучшение гемодинамики и улучшение трофических процессов в органах малого таза. Симтоматическая терапия ВРВМТ направлена на устранение отдельных клинических проявлений заболевания, в первую очередь болевого синдрома [1,2].
В лекарственной терапии ВРВМТ используются препараты различных фармакологических групп [1]. В основном применяется сочетание одного из венотропных препаратов с препаратами, обладающими антиагрегантными свойствами [1].
Сохранение болевого синдрома служит показанием к хирургическому вмешательству, основной целью которого является ликвидация патологического рефлюкса крови через расширенные гонадные вены [1,9,10].
Цель
Целью настоящего исследования явилась оценка эффективности венотоника Нормовен у женщин репродуктивного возраста с варикозным расширением вен малого таза и синдромом хронических тазовых болей.
Материал и методы
Для решения поставленной задачи было обследовано и пролечено 60 женщин репродуктивного возраста. Критерии включения в исследование: наличие нерегулярных тазовых болей в течение 6 месяцев и более на фоне варикозного расширения вен малого таза. Критерии исключения из исследования: острые и подострые воспалительные заболевания органов малого таза; беременность; онкологические заболевания; заболевания печени; эндометриоз; миома матки; опухоли яичников; наличие тромбов в сосудах малого таза при обследовании.
Оценивались данные соматического, гинекологического и репродуктивного анамнеза. Обследование включало: оценку объективного статуса, включая гинекологическое исследование; общеклинические анализы (общий анализ крови и мочи, коагулограмма, биохимический анализ крови, цитологический мазок, анализ выделений из влагалища на флору).
Ультразвуковое исследование проводилось на сканере Medison SA-8000 EX с использованием интравагинального датчика в режимах эхографии и допплерографии, включающей цветовое допплеровское картирование (ЦДК) и импульсную допплерометрию.
Комплексное ультразвуковое исследование включало: определение внутреннего диаметра вен сосудистых сплетений (брался максимальный диаметр в мм); определение пиковой систолической скорости кровотока (в см/с). Все измерения производились на 7-11 день менструального цикла.
Общепринятой классификации варикозного расширения вен малого таза в настоящее время не существует. В связи с тем, что изолированная эктазия какого-либо одного венозного сплетения из-за особенностей системы венозных анастомозов в практике встречается чрезвычайно редко [7,8], оценку гемодинамики вен малого таза проводили без учета конкретных сплетений. По результатам сонографичеких исследований мы пользовались наиболее распространенным в настоящее время подходом, и выделяли 3 степени варикоза: первую диагностировали при диаметре вен 5-6,99 мм, вторую – 7-9,99 мм, третью – 10 мм и более. Выраженность болевого синдрома оценивали по визуальной аналоговой шкале. Все обследования проводили до и после лечения [8].
Все женщины с ВРВМТ методом случайной выборки были разделены на две группы: основную и сравнения (по 30 пациенток). Пациентки основной группы получали Нормовен (ОАО “Киевский витаминный завод”) по 2 таблетке 2 раза в сутки в течение 10 дней, а затем 1 раз в сутки, полный курс терапии 3 месяца. Нормовен (флавоноидная фракция, содержащая диосмин, гесперидин ) — ангиопротектор, оказывает разностороннее действие, что позволяет избежать полипрагмазии в лечении больных с ВРВМТ. С одной стороны, препарат оказывает флеботонизирующее действие: уменьшает растяжимость вен, повышает их тонус, уменьшает венозный застой, улучшает лимфатический дренаж, с другой — улучшает микроциркуляцию: повышает резистентность капилляров, уменьшает их проницаемость; а также оказывает противовоспалительное действие: усиливает сосудосуживающий эффект адреналина, блокирует выработку свободных радикалов, синтез простагландинов и тромбоксана.
Женщины группы сравнения получали терапию 17-оксипрогестероном, который, согласно международным рекомендациям, является первой линией терапии хронической тазовой боли. Препарат назначали внутримышечно 1 мл 12,5% раствора 1 раз в 4 недели трижды.
В качестве контрольной группы обследованы 15 гинекологически здоровых женщины, которые обратились в отделение планирования семьи ДРЦОМиД для подготовки к беременности. Женщины в контрольную группу подбирались по возрасту по принципу случай-контроль.
В процессе исследования 1 женщина основной группы не явилась на контрольный визит через 3 месяца, а из группы сравнения выбыло 3 женщины, которые отказались от продолжения терапии в связи с наличием побочных явлений в терапии (у 1 зарегистрирована нежелательная прибавка веса, а у 2 – возникли ациклические кровотечения). Данные указанных пациенток были исключены из статобработки.
Статистическая обработка данных выполнялась на ПК с использованием пакетов программ Word и Exel. Рассчитывались средние величины, ошибка средней и доли. Данные считались достоверными при p<0,05.
Результаты и обсуждение
Средний возраст пациенток c ВРВМТ составил 34,8±2,4 года и не отличался от такового в контрольной группе (33,5±2,7 года, p>0,05), что объясняется критериями отбора пациенток в указанную группу.
Жалобы на ациклические боли имелись у всех 56 пациенток (100,0 %), дисменорею – у 10 (17,9 %) и диспареунию – у 7 (12,5 %). Большинство обследованных отмечали появление или усиление болей после длительного нахождения в вертикальном положении, поднимании тяжестей, после стрессов (49 или 87,5 %), часть также указывала на усиление болей во вторую фазу цикла (17 или 30,4 %). Боли зачастую были невыраженные, но носили достаточно постоянный характер, что нарушало качество жизни пациенток. По аналоговой шкале оценки боли они оценивали ее от 2 до 5 баллов (средний показатель составил 3,6±0,4 балла).
При сравнении семейного анамнеза отмечено, что в основной и группе сравнения достоверно чаще регистрировались заболевания вен (65,5 и 55,6 % по сравнению с 20 % в контроле, p<0,05), сердечно-сосудистой системы, в первую очередь гипертоническая болезнь (48,3 и 51,9 % по сравнению с 26,7 %, p<0,05).
Анализ соматического анамнеза показал, что у обследованных с ВРВМТ достоверно чаще регистрировалось расширение геморроидальных вен (51,7 и 66,6 % по сравнению с 13,3 % у гинекологически здоровых женщин, p<0,05) и вен нижних конечностей (51,7 и 66,6 % по сравнению с 6,7 %, (p>0,05)). По частоте другой экстрагенитальной патологии, а также акушерскому анамнезу группы достоверно не отличались (p>0,05).
Необходимо отметить, что большинство женщин основной и группы сравнения (89,7 и 92,6 %) имели в анамнезе воспалительные заболевания органов малого таза, по поводу чего неоднократно получали лечение. Указанную находку можно объяснить либо тем, что воспалительный процессы гениталий создаю условия для развития ВРВМТ либо ошибками в диагностике, когда боль в результате застойного синдрома расценивали как боль вследствие воспалительного процесса.
Изучение показателей коагулограммы до начала лечения не выявило существенных различий между женщинами с ВРВМТ и здоровыми (p>0,05) и они находились в пределах референтных значений.
Инструментальное исследование показало, что диаметр вен малого таза у женщин контрольной группы не зависел от места измерения и колебался в пределах 2,0-5,0 мм (в среднем 3,6±0,1 мм). Полученные результаты полностью совпадают с данными литературы, о том, что диаметр сосудов венозных сплетений малого таза в норме не превышает 5 мм [1,7].
Кривые кровотока в большинства обследованных группы контроля были монотонными (11 или 73,3 %), у остальных они были двухфазными, но ни в одном случае кривая не достигала нулевых значений. Максимальная скорость венозного кровотока колебалась от 5,0 до 15,0 см/с, средние значения составляли 8,7±1,4 см/с.
Внутренний диаметр вен у пациенток с хронической тазовой болью колебался от 5,0 до 13,0 мм и в среднем составил 8,2±0,6 мм. Распределение пациенток в зависимости от степени расширения вен малого таза представлено в табл. 1.
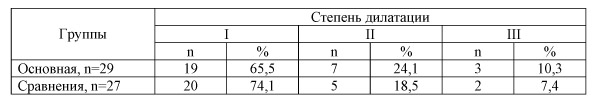
Пиковые значения венозной скорости кровотока у пациенток с ВРВТ снижались по мере прогрессирования степени дилатации вен (6,9±0,8 и 6,7±1,1 см/с соответственно в основной и группе сравнения при I степени дилатации, при II – 6,7±1,1 и 6,5±0,9 см/с соответственно, а при III – 6,1±1,2 и 5,9±1,3 см/с), но различия оказались статистически не достоверными (p>0,05). В тоже время указанные показатели были существенно ниже таковых у здоровых женщин (p<0,05). Просвет вен малого таза у всех обследованных пациенток был однородным, анэхогенным, что указывает на отсутствие в них тромбов. Данный результат объясняется тем, что критериями исключениях из данного исследования было наличие тромбов в связи назначением в дальнейшем гормональной терапии.
В таблице 2 представлены данные о характере кривой венозного кровотока у обследованных пациенток в зависимости от степени расширения вен. Из нее видно, что если для здоровых женщин характерны монотонные кривые скорости венозного кровотока, то у пациенток с ВРВМТ чаще регистрируются двухфазные кривые с появлением нулевых значений (связанных с дыханием) по мере прогрессирования эктазии, а при значительных степенях расширения вен у части обследованных отмечался реверсивный кровоток.
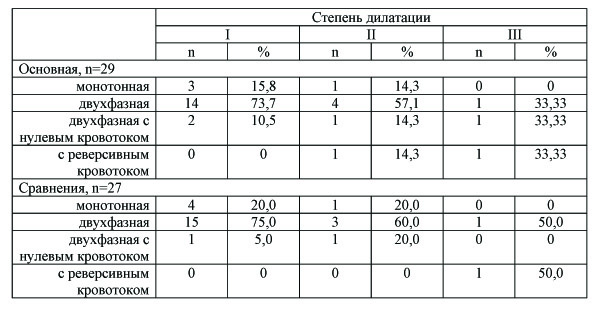
Как было отмечено ранее, все женщины с ВРВМТ в данном исследовании отмечали наличие болевого синдрома, его выраженность не зависела от показателей коагулограммы и степени расширения вен, но зарегистрирована отрицательная корреляция с пиковой скоростью кровотока (r=-0,37, p<0,05) и положительная – с его характером (при наличии нулевого или ретроградного кровотока болевой синдром был более выраженным, r=0,29 и r=0,43 соответственно, p<0,05).
Полученные данные позволяют предположить, что болевой синдром у пациенток с застойным тазовым синдромом, обусловлен не столько возбуждением обширных рефлексогенных зон в дилатированных венах, а наличием нарушений кровообращения и гипоксией тканей.
На фоне проводимого консервативного лечения показатели коагулограммы в обеих группах существенно не изменились (p>0,05).
Выраженность болевого синдрома претерпела существенные изменения. Так, если до лечения все обследованные с ВРВМТ оценивали степень выраженности боли от 2 до 5 баллов, то после 3 месяцев терапии венотоником оценка была с пределах 0-2 балла (в среднем 0,9±0,1 балла, p<0,05), тогда как при лечении прогестином они остались в тех же пределах (в среднем 3,4±0,7 балла, p<0,05).
Динамика болевого синдрома в зависимости от степени расширения вен таза представлена в таблице 3. Из нее видно, что при I и II степенях эктазии практически у всех женщин исчезли жалобы на боли внизу живота, а у остальных состояние улучшилось. При значительном расширении вен такой выраженной положительной динамики достигнуть не удалось: боли исчезли только у трети больных, еще у трети зарегистрировано улучшение.
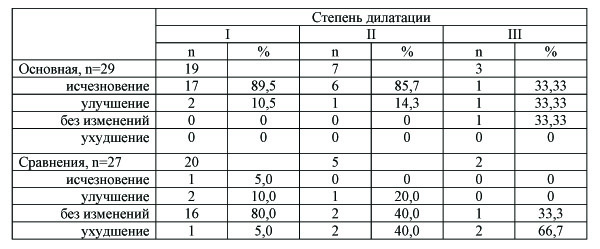
На фоне лечения 17-ОПК у большинства пациенток существенных изменений не произошло, а при значительном расширении вен даже отмечено усиление болевого синдрома.
Таблица 4 Распределение обследованных пациенток по степени дилатации вен малого таза, мм
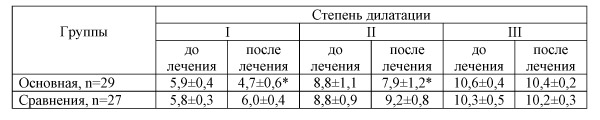
Через 3 месяца консервативной терапии у пациенток основной группы с I и II степенями эктазии зарегистрировано уменьшение просвета вен. Тогда как среднее значение внутреннего диаметра при III степени практически не изменилось (табл. 4).
Кроме уменьшения диаметра вен у женщин основной группы с I и II степенями дилатации, происходило некоторое повышение скоростных показателей кровотока (6,9±0,8 до 7,7±1,1 см/с при I степени и 6,7±1,1 до 6,8±0,7 см/с при II степени), однако достоверными изменения оказались только при I степени (p<0,05). При значительном расширении вен таза (III степень) существенных изменений кровотока в основной группе не зарегистрировано (6,1±1,2 см/с до лечения и 5,9±0,9 см/с – после, p>0,05).
Анализ состояния кровотока в венозных сплетениях малого таза у пациенток группы сравнения показал отсутствие положительной динамики при I и II степени дилатации (6,7±1,1 и 6,6±1,3 см/с до и после лечения при I степени; 6,5±0,9 и 6,2±1,2 см/с соответственно при II степени, p>0,05), тогда как при III степени эктазии отмечено достоверное снижение кровотока (5,9±1,3 и 5,2±0,7 см/с до и после лечения соответственно, p<0,05). Надо отметить, что у 1 из 2 женщин (50,0%) с выраженным расширением вен появились участки турбулентного кровотока, что может говорить об изменении сосудистой стенки у данной пациентки.
Выводы
Таким образом, проведенное исследование показало высокую эффективность препарата Нормовен для устранения синдрома хронических болей у женщин с застойным тазовым синдромом. Полученный эффект обусловлен улучшением эластичности
сосудистой стенки, уменьшению диаметра расширенных вен и улучшению гемодинамики, что проявляется увеличением пиковой скорости кровотока, улучшением перфузии и оксигенации тканей, особенно в местах эктазий вен.
Проведенное исследование показало необходимость пересмотра диагностических и лечебных подходов к ведению пациенток с хронической тазовой болью с внесением
флеботоников (Нормовен) в первую линию терапии болевого синдрома при наличии варикозного расширения вен малого таза.
Литература
- Хоменко Н.Е. Варикозная болезнь вен малого таза (этиопатогенез, диагностика, лечение)/ Н.Е.Хоменко, Ю.Э Восканян, С.А.Гаспарян// ЖРОАГ. – 2006. – № 1. – С.44-47.
- Гаврилов С.Г. Варикозная болезнь вен малого таза: современное состояние проблемы / С.Г. Гаврилов, О.И. Бутенко, М.А. Черкашин // Анналы хирургии. – 2003. – №1. – С. 7-12.
- Савельев В.С. Хроническая венозная недостаточность нижних конечностей как общемедицинская проблема / В.С. Савельев, А.И. Кириенко, В.Ю.Богачев [и др.] // Consilium medicum. – 2004. – №6. – С. 433-436.
- Богачев В.Ю. Варикозная болезнь вен малого таза / В.Ю.Богачев // Consilium medicum. – 2006. – №1(1). –С.20-23.
- Кириенко, А.И. Диагностика варикозной болезни вен малого таза / А.И.Кириенко, С.Г. Гаврилов, А.В. Каралкин [и др.] – Анналы хирургии. – 20003.– №4. – С. 51–56.
- Мозес В.Г. Опыт консервативного лечения варикозного расширения вен малого таза у женщин, перенесших воспалительный процесс внутренних гениталий / В.Г. Мозес, А.Б. Розенберг // Ультразвук. диагностика в акушерстве, гинекологии и педиатрии. – 2000. – №4. – С. 297-298.
- Флебология: рук_во для врачей / Под ред. В.С. Савельева. – М., 2001.
- Ющенко А.Н. Варикозная болезнь малого таза: казуистика или распространенная болезнь?/ А.Н. Ющенко // Новости медицины и фармации. – 2005. – № 9 (169). – С.14-16.
- Майоров М.В. Синдром хронических тазовых болей в гинекологической практике / М.В. Майоров// Провизор. – 2003. – № 23. –С.17-19.
- Кириенко А.И. Хирургическое лечение варикозной болезни малого таза /А.И. Кириенко, В.И. Прокубовский, В.Ю. Богачев // Материалы 3_й конф. ассоц. флебологов России. – Ростов_на_Дону, 2001. – С. 150–150.
Стаття надана мовою оригіналу

- All materials
- Scientific articles and research
- Treatment protocols
- Video lectures and product presentations


 Стаття
Стаття
 Відео
Відео
 Відео
Відео
















